Spinalkanalstenose HWS, BWS, LWS
Einengung des Spinalkanals, Symptome und Behandlung
Die Schaufensterkrankheit, Claudicatio spinalis
Was ist eine Spinalkanalstenose?
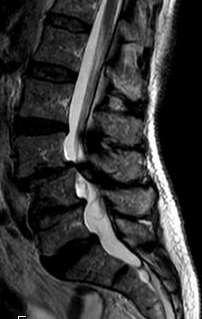
Eine Spinalkanalstenose bedeutet eine von der normalen Weite abweichende räumliche Einengung im Spinalkanal (Wirbelkanal) innerhalb der Wirbelsäule.
Die Wirbelsäule besteht aus den knöchernen Wirbelkörpern, die mit den sich beidseits anschließenden Wirbelbögen den Spinalkanal bilden. Im Spinalkanal liegen geschützt das Rückenmark und bis zu den Nervenaustrittslöchern die abgehenden Nervenwurzeln. Die vordere Begrenzung des Spinalkanals bilden somit die Wirbelkörper, die Bandscheiben und der hintere Längsband, der diese Komponenten zusammenhält und die Wirbelsäule in der Längsachse stabilisiert. Seitlich wird der Spinalkanal durch die Wirbelgelenke und hinten von den Wirbelbögen begrenzt. Die Wirbelbögen bilden in jedem Segment ein knochenfreies Fenster und werden hier durch das „gelbe Band“ (Ligamentum Flavum) verbunden.
Wie entsteht die Spinalkanalstenose?
Alle genannten Komponenten können bei der Entstehung einer Spinalkanalstenose beteiligt sein. Die Wirbelkanalverengung (Spinalkanalstenose) ist die Folge von Verschleisserscheinungen im Bereich der Wirbelsäule und im Spinalkanal, nicht selten eine Kombination aus Verschleiss der Bandscheiben, der Wirbelgelenke und auch der Bandstrukturen. Durch die zunehmende Belastung kommt es zur Vergrösserung (Hypertrophie) der Bandstrukturen und Wirbelgelenke, und dadurch zur Einengung des Wirbelkanals und Nervenstrukturen. Verschleissbedingte Vergrösserung der Wirbelgelenke, Verdickung oder Verknöcherung des gelben Bandes und (knöcherne) Umbauprozesse an den Wirbelkörpern und dem hinteren Längstband verursachen häufig eine Spinalkanalstenose.
Die bereits vorhandene Spinalkanalstenose kann durch einen Bandscheibenvorfall oder Bandscheibenprotrusion (Bandscheibenvorwölbung) verstärkt werden. Die Spinalkanalstenose kann im Bereich der Halswirbelsäule HWS, Brustwirbelsäule BWS und Lendenwirbelsäule LWS entstehen, wobei am häufigsten die LWS und HWS betroffen sind. Die Einengung des Spinalkanals, in dem normalerweise das Rückenmark und die Nerven gut Platz haben, führt dazu, dass die Nervenstrukturen sich in einem engen Raum mit Mühe unterbringen müssen. Dadurch können das Rückenmark und die Nervenwurzeln gequetscht werden. Eine anhaltende Quetschung des Rückenmarks und der Nervenstrukturen führt zu deren Schädigung, die akute oder chronische Beschwerden hervorrufen.
Symptome der Spinalkanalstenose
Es gibt Menschen, die trotz einer Spinalkanalstenose lange Zeit keine oder kaum Beschwerden haben. Viele entwickeln jedoch im Laufe des Lebens Beschwerden, weil häufig der Verschleiss und die Spinalkanalstenose mit zunehmendem Alter zunehmen. Die Symptome der Spinalkanalstenose werden durch den schmerzhaften Verschleiss und die Einengung des Rückenmarks und der abgehenden Nerven verursacht. Die typischen Beschwerden sind Rückenschmerzen, die in die Arme oder Beine ziehen, Taubheitsgefühle in den Armen oder Beinen und Gehstörungen oder Gangstörungen. Im Bereich der LWS kommt es häufig zur "Schaufensterkrankheit" (Claudicatio spinalis) mit Verkürzung der Gehstrecke durch belastungsabhängige Rückenschmerzen und Beinschmerzen. Dabei müssen die Patienten nach einer gewissen Gehstrecke (z.B. 100 oder 600 Meter) aufgrund von Rückenschmerzen, Beinschmerzen und Taubheitsgefühle stehen bleiben, typischerweise sich nach vorne beugen oder sich hinsetzten, damit die Beschwerden besser werden um weitergehen zu können. Die Lendenwirbelsäule und Halswirbelsäule sind meist betroffen, seltener die Brustwirbelsäule.
Die Spinalkanalstenose kann das Rückenmark und die Nerven stark quetschen und durch eine Schädigung starke Taubheitsgefühle („Hypästhesie“) oder Lähmungen („Paresen“) im Arm oder Bein verursachen. Eine anhaltenden Einengung des Rückenmarks verursacht eine akute oder chronische Myelopathie (Rückenmarksschädigung) mit Gangstörungen, Koordinationsstörungen, Kribbelmißempfindungen in den Armen und Beinen, Störung der Feinmotorik und/oder hochgradige Lähmungen.
Die Rücken-, Arm- und Beinschmerzen und die Taubheitsgefühle treten in bestimmten Hautarealen auf, die bei der Untersuchung Rückschlüsse auf die Lokalisation der Spinalkanalstenose in der Wirbelsäule geben. Daher ist die genaue klinische Untersuchung wichtig, um die Spinalkanalstenose richtig zu erkennen.
Weiterhin kann eine hochgradige Spinalkanalstenose das Rückenmark und die Nerven akut deutlich einengen und hochgradige Lähmungen und Harnblasen- und Mastdarmfunktionsstörungen verursachen. In diesen Fällen spricht man von einem Querschnittsyndrom und es liegt dann eine Notfallsituation vor, die sofort behandelt werden muss.
Ursache der Spinalkanalstenose
Die Ursachen der degenerativen Veränderungen der Wirbelsäule, der Knochenbestandteile und der Bandscheibe, die zu einer Spinalkanalstenose führen, sind vielfältig. Wie häufig in der Medizin gibt es nicht die eine Ursache. Angeborene und erworbene Faktoren können die Spinalkanalstenose verursachen oder begünstigen. Eine genetische Disposition scheint eine Rolle zu spielen. Der Alterungsprozess und Verschleiss der Komponenten des Bewegungssegment sowie Verlust des Wassergehalts der Bandscheibe tragen zur Entstehung der Spinalkanalstenose bei. Rheumatische Erkrankungen, Arthrose, falsche Belastung, viel Sitzen, falsche Körperhaltung, ungesunde Ernährung, Übergewicht und Bewegungsmangel werden als nachteilig angesehen. Weiterhin können degenerative Instabilitäten mit Wirbelgleiten oder Fehlbildungen der Wirbelsäule zur Spinalkanalstenose führen.
Diagnose der Spinalkanalstenose
Entscheidend für die Diagnose der Spinalkanalstenose ist eine genaue Anamnese (Krankengeschichte) und die klinische und neurologische Untersuchung. Dabei fragt und untersucht der Neurochirurg oder Wirbelsäulenchirurg nach Dauer, Häufigkeit, Stärke, Lokalisation und Art der Schmerzen. Eine Spinalkanalstenose verursacht typische passende Symptome, die vom Wirbelsäulenspezialisten schnell erkannt werden. Bei der neurologischen Untersuchung wird festgestellt, ob Taubheitsgefühle, Reflexausfälle, Gangstörungen und Lähmungen bestehen. Die Spinalkanalstenose kann mit einem MRT (1. Wahl)des betroffenen Abschnittes der Wirbelsäule am besten erkannt werden. Ein CT oder eine Röntgen-Aufnahmen (ggf. In Funktion) können zur Beurteilung der Knochenstrukturen und Stabilität der Wirbelsäule notwendig sein.
Therapie der Spinalkanalstenose
Ohne neurologische Ausfälle ist die Therapie bei einer Spinalkanalstenose zunächst konservativ, das bedeutet ohne Operation, mit Physiotherapie und begleitender Schmerztherapie.
Andererseits wenn die konservative Therapie versagt, sollte man mit den Rückenschmerzen und Arm-/Beinschmerzen durch die Spinalkanalstenose nicht lange warten. Bei längeren Rückenschmerzen und Arm-/Beinschmerzen über drei Monaten, die nicht gut behandelt werden können, besteht das Risiko, das die Schmerzen chronisch werden. Dadurch kann ein selbständiges Krankheitsbild, das Chronische Schmerzsyndrom, entstehen.
Wenn die konservative Therapie versagt und neurologische Ausfälle wie Lähmung oder Taubheitsgefühle bestehen, ist bei der Spinalkanalstenose das Abwarten eher ungünstig, denn die Einengung des Spinalkanals nimmt im Laufe des Lebens eher zu und das Gangbild kann sich zunehmend verschlechtern. In diesen Fällen sollte eine rechtzeitige Operation mit Erweiterung des Spinalkanalsund Entlastung der Nervenstrukturen erwogen werden. Abhängig von Verschleisserscheinungen des Bewegungssegments sollte auch eine zusätzliche Stabilisierung (auch dynamische) bei Instabilität diskutiert werden.
Operation der Spinalkanalstenose
Die Operation der Spinalkanalstenose erfolgt mikrochirurgischund minimalinvasiv. Das Ziel der Operation bei einer Spinalkanalstenose ist die Entlastung der eingeengten Nerven bzw. des Rückenmarks. Die Operation bei einer Spinalkanalstenose wird in Vollnarkose durchgeführt. Durch eine genaue Röntgenkontrolle intraoperativ wird die richtige Höhe lokalisiert. Der Hautschnitt ist bei einer Spinalkanalstenose abhängig von der Anzahl der Segmente und Ausdehnung der Spinalkanalstenose, ist jedoch meistens ca. 3-6 cm vertikal in der Mitte des Rückens.
Das Mikroskop mit einem 3D-Sicht sowie spezielle mikrochirurgische Instrumente kommen auch bei der Spinalkanalstenose zum Einsatz. Hierbei werden die einengenden Komponenten wie Bänder („gelbes Band“), Anteile vom Gelenk/Wirbelbogen und möglicherweise Bandscheibenanteile entfernt. Dadurch erreicht man eine gute Dekompression des Spinalkanals mit der Entlastung des Rückenmarks und der Nerven. Mit der 3D-Mikrochirurgieist jederzeit eine sehr gute Kontrolle und Darstellung der wichtigen Nervenstrukturen gewährleistet. Das ermöglicht eine sichere Schonung der Nervenstrukturen und des Rückenmarks, wodurch das Risiko einer Schädigung minimiert wird. Bei der Operation der Spinalkanalstenose ist darauf zu achten, dass die Stabilität der Wirbelsäule erhalten bleibt. Bei stark ausgeprägten Spinalkanalstenosen, die eine ausgedehnte Dekompression mit Entfernung der vergrößerten Gelenkanteilen erforderlich machen, kann die Stabilität beeinträchtigt werden. In diesen Fällen ist eine zusätzliche Stabilisierung notwendig. Zum Abschluss wird die Wunde bei Bluttrockenheit ggf. nach Einlage einer kleinen Drainage adaptiert und und mit Nähten verschlossen.
Nach der Operation wird eine schnelle Mobilisation auf der Station angestrebt. Die Entlassung wird individuell geplant, in der Regel nach 3-4 Tagen, falls indiziert natürlich länger. Eine Physiotherapie wird am ersten Tag begonnen, die dann nach der Entlassung ambulant fortgeführt werden sollte. Häufig ist eine ambulante oder stationäre Reha-Maßnahme sinnvoll und wird individuell besprochen.
Erfolgsaussichten der Operation der Spinalkanalstenose
Bei der richtigen Indikationsstellung profitieren nahezu alle Patienten von der Operation und sind mit dem Ergebnis sehr zufrieden. Die Schmerzen gehen in Regel deutlich zurück, das Gangbild bessert sich und die Gehstrecke wird deutlich verbessert oder normalisiert sich. Die Ergebnisse der Operation sind bei richtiger Indikationsstellung der nicht-operativen Therapie überlegen.
